Le guide pratique


La notion de Bientraitance est au cœur des établissements de santé, des organismes et associations œuvrant dans l’aide et d’accompagnement (en institution comme à domicile) et se pose souvent comme une réponse face aux situations de maltraitance.
Cependant, elle doit s’inscrire plutôt comme une pensée de l’action qui dans certains cas, prévient, évite les situations de maltraitance, sinon, oriente les actions dans une réflexion éthique de la relation. Les représentations, les pensées conduisent les actions, ne réfléchir qu’aux situations de maltraitance, peut enfermer les professionnels dans une pensée maltraitante voire faire le procès de leurs propres actions.
Or la bientraitance ne serait-elle pas un acte vers l'autre celui de bien - traiter ? Cela nécessite donc une ouverture vers l'autre, une disponibilité de soi dans la relation à l'autre. La bientraitance offre cette liberté de ‘’se penser’’ dans la relation à l'autre. Aborder ce sujet en focalisant sur l’étude de situations de maltraitance risque d’enfermer la pensée ‘’en maltraitance’’.
Bien des stagiaires en formation ont le sentiment de ‘’mal faire’’ et se sentent coupable tant les formations ont mis en avant des situations de maltraitance. Le pari fut donc de former les équipes sans construire le discours autour de ce qu'est la maltraitance (sauf si la demande vient d’elles ou que le thème est clairement défini), mais se donner les moyens de réfléchir en bientraitance.
Car, la bientraitance impose de se mettre en réflexion dans la complexe relation à l'autre. Elle est une réflexion de soi vers soi, de soi vers l'autre, de l'autre. La bientraitance se pose dans l’action et de fait, ne se réfléchit pas en solution. Elle devient le projet de l’action dans la relation à l’autre, elle garantit la qualité de la prise en charge et enfin, assure une communication au sein des équipes sur le partage des valeurs lors de toute prise en charge et relations interprofessionnelles.
Cependant, malheureusement les situations de maltraitance existent. Se donner les moyens d’éviter, d’alerter et de prendre en charge les victimes, de condamner les auteurs, est une nécessité. Elles peuvent être : physique, psychologique, en actes, en paroles ; leurs origines sont : intentionnelles, non intentionnelles, par négligence, institutionnelles.
Les identifier et les caractériser permet aux professionnels d’éviter et de contenir de telles situations. Donc, l’étude de ces situations de maltraitance, ne sera pas abordé car, l’intérêt n’est pas de confronter le lecteur aux situations de maltraitance, mais de le sensibiliser sur le ‘’comment éviter’’ de telles situations en pensant et en agissant en bientraitance. Les relations interindividuelles sont au cœur des réflexions proposées. Afin d’objectiver celles-ci, certains passages se présentent comme un guide pratique.
Or, il est fondamental de préciser que la relation à l’Autre se construit et se nourrit de subjectivité, de doutes, d’incompréhensions. L’Autre n’est pas une réponse mais demeure une question. Enfin, cet écrit s’adresse à tout professionnel inscrit dans une relation d’aide et d’accompagnement (soignants et non soignants, éducateurs, travailleurs sociaux...). Donc tantôt, seront employés les termes de ‘’patient’’, ‘’résident’’, ‘’personne porteuse d’un handicap’’, ‘’enfant’’, ‘’famille’’...et plus généralement l’Autre.
S’interroger sur la ‘’Bientraitance’’ conduit à poser la question : qu’est-ce que ‘’Bien Traiter’’ ? Puis différencier cette notion de celle de ‘’Bienveillance’’.
Soit le schéma (1) suivant :
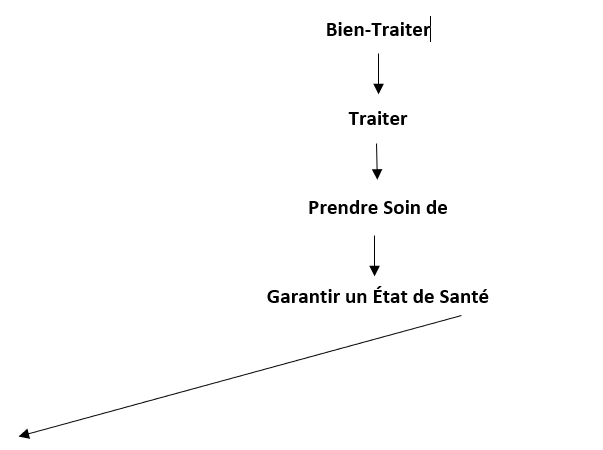
Santé : État Général de Bien-Être, qui dépend de l’Équilibre entre plusieurs facteurs interdépendants :
La Bientraitance qui invoque la prise en charge de l’autre, le ‘’prendre soin de’’, se donne ainsi comme buts : assurer le Bien-Être de cet Autre et tendre vers un équilibre de facteurs qui puissent garantir un État Général de Santé satisfaisant.
Exemple : Deux enfants du même âge, résidant dans le même immeuble, fréquentant la même école ainsi que les mêmes lieux de divertissement (parcs, ...). L'un est diabétique insulino-dépendant et appareillé d’une pompe à insuline.
L’autre n’est pas diabétique et ne présente a priori aucun problème physiologique. Le premier, sensibilisé et éduqué aux risques et aux attitudes et comportements à adopter en fonction de cette pathologie (mortelle), sous la vigilance d’un adulte, peut jouir d’une vie agréable et riche d’expériences multiples (sorties, jeux, réunion entre amis...).
Le second, actuellement, vit une situation difficile : ses parents divorcent et son quotidien est perturbé (disputes, allers-retours fréquents et subis chez les grands-parents...). Ce dernier, de fait, dort moins bien la nuit, se montre moins attentionné en classe, se dispute plus facilement avec ses camarades. Le premier a trouvé un équilibre satisfaisant entre les différents facteurs, même dépendant d’un matériel médical : la pompe à insuline, il est ‘’en santé’’. Le second, vivant cet épisode difficile, souffre psychologiquement (son environnement devient hostile), physiologiquement (il dort moins bien), socialement (il a tendance à être en conflits avec ses camarades). De fait, celui-ci est moins ‘’en santé’’. Donc l’état même de santé, perçu comme absence de maladie, n’indique pas que le sujet est en santé.
Autant la ‘’Bientraitance’’ invoque une pensée et un acte professionnel guidés par le Bien Être de la personne prise en charge dans une situation donnée, inscrits dans un cadre définissant les limites de l’exercice professionnel et des responsabilités liées à ce dernier. Alors que la ‘’Bienveillance’’ se nourrit des expériences, des ressentis, des valeurs du sujet professionnel poussant à vouloir du bien (du latin : benevolens).
Ainsi, un professionnel peut être en bienveillance sans pour autant pouvoir garantir une prise en charge Bientraitante qui respecterait le Bien Être de l’autre dans une situation donnée.
Exemple : une aide-soignante en EHPAD est au service du petit déjeuner et entre dans une chambre. Le résident, allongé, lui tourne le dos. Après lui avoir dit bonjour, elle annonce : « M. A, voici votre café, buvez-le tant qu’il est chaud ». Le résident faisant toujours dos à l’aide-soignante fait un signe de la main signifiant : laissez-moi tranquille. Elle insiste (sur un ton agréable) : « Mais M. A, c’est mieux que vous le preniez tant qu’il est chaud ! ». Le résident refait un geste de la main signalant qu’il souhaite être tranquille. Elle insiste de nouveau : « Mais c’est mieux que vous le buviez tant qu’il est chaud, comme tout le monde ». De nouveau, le résident marmonne : « Oui, oui… ». Elle rajoute : « Vous me dites ça, mais c’est toujours pareil, vous le buvez plus tard, quand il est froid ! ».
Dans cette situation, l’aide-soignante estime que le café du matin est agréable, s’il est bu chaud. Le résident, dans cette même situation, exprime à sa manière qu’il souhaite être tranquille et se réveiller à son rythme. Peut-être que boire un café froid ne le dérange pas ou n’est pas dans l’immédiat, sa priorité.
Il est possible d’imaginer qu’un matin, le résident pourrait rabrouer cette professionnelle. Celle-ci ne comprendra pas cette réaction car elle est installée dans une pensée bienveillante du style : ‘’Je prends le temps de m’intéresse à lui, au fait qu’il boive un café bien chaud, etc… et voici comment il me répond !’’.
En Bientraitance, elle aurait posé le café à ses côtés en disant : « M.A, voici votre café ». Le bien-être du résident, dans cette situation, n’est-il pas cette liberté de se réveiller à son rythme et boire son café quand il le souhaite ou ne pas le boire ?
La prise en charge en bientraitance prend tout son sens en partant de la situation et de ce qu’il est nécessaire de mettre en œuvre pour le bien être du patient, du résident, de l’usager.
La prise en charge bienveillante s’inspire de ce que vit le professionnel de la situation et de ce qu’il interprète lui comme nécessaire pour le bien-être du patient, du résident, de l’usager, dans celle-ci.
De fait, la bienveillance n’est qu’une lecture personnelle du professionnel d’une situation donnée alors que la bientraitance devient l’analyse, faite par un professionnel en relation avec le patient, le résident, l’usager, d’une situation vécue par ces derniers, afin de garantir leur Bien-Être.
Enfin, l’évaluation du Bien-Être est subjective. Chacun interprète ce qu’est le bien-être en fonction de ce qu’il ressent, de la situation, de l’instant, en somme, elle est plurifactorielle.
Exemple : un patient atteint d’un cancer en phase terminale dont les jours sont comptés, appelle l’infirmière pour lui faire part de sa douleur et du souhait d’être soulagé. L’infirmière l’amène à l’évaluer sur une échelle de la douleur de 0 à 10. Le patient l’évalue à 9. Par la suite, elle lui injecte un antalgique puissant et l’invite, quelques temps plus tard, à réévaluer sa douleur. Il l’estime à 6.
Il est possible de considérer que ce patient a gagné en bien-être car sa douleur ressentie est passée pour un certain temps, d’une évaluation de 9 à 6.
Cependant, il est toujours en sursis et a conscience qu’il sera prochainement emprisonné dans une douleur ressentie à 9. Certains interprètent le bien-être d’autrui en fonction de ce qu’ils pensent important pour lui et de la représentation qu’ils se font eux du bien-être dans cette situation. Au sein des familles, cela s’observe souvent. Les enfants souhaitent généralement ou le plus souvent ce qui est le mieux pour leurs parents et pensent/repensent leur quotidien. Exemple : un fils souhaite maintenir au domicile sa mère alors âgée et de plus en plus dépendante d’aide pour son quotidien.
Il s’investit particulièrement pour aider sa mère, s’inquiète pour elle allant jusqu’à décider pour elle de ce qui serait bon de regarder à la télévision, ce qui est indiqué de manger, boire ...Faire à sa place les actes de la vie quotidienne. Il lui arrive de dire aux intervenants à domicile : « Faites ceci ou cela car je connais ma mère et elle aime ou n’aime pas ceci ou cela ! ». De sa place, selon lui, il est légitime d’avoir de telles pensées et d’agir en fonction de celles-ci.
Il se fait l’idée que le placement en EHPAD n’est pas une solution pour sa mère. Que les EHPAD sont des mouroirs et il devient logique pour lui que ce placement n’est pas digne pour sa mère. Cependant, il est possible que sa mère s’isole au domicile et que la pauvreté des liens sociaux altère son quotidien et déséquilibre son état général de santé au sens d’être ‘’en santé’’. En EHPAD, celle-ci pourrait retisser du lien social, gagner en autonomie, oser exprimer ce qu’elle aime ou pas... Cependant, il ne s’agit pas non plus de parler de la place de la mère car celle-ci doit être, au centre des intérêts et son ressenti, la perception de son environnement, et plus généralement, ce qu’elle à dire et à exprimer sont primordiaux.
S’interroger sur la Bientraitance en situation professionnelle renvoie à définir ce que sont l’aide et l’accompagnement.
L’aide et l’accompagnement, quand ils sont réfléchis et mis ou pas en actes, sont dirigés vers l’autre pour son bien-être. Le professionnel n’est pas celui qui pose ou impose en fonction de lui mais celui qui interroge, s’interroge pour le bien-être de l’autre.
Cependant l’aide prend sens pour le professionnel si ce dernier peut analyser et expliciter ce que peuvent être : le besoin, la demande, le problème de l’autre dans une situation donnée. Ainsi il engage ou non, en fonction de cette analyse et explicitation, son engagement et sa responsabilité vers : une satisfaction, une réponse, une résolution.
Pour cela sont interrogées et mobilisées ses compétences et capacités déterminées par son statut, sa fonction, ses rôles, afin d’accompagner l’autre vers une issue de la situation.
Cette explicitation permet à l’autre (et sa famille), dans une certaine mesure, de se saisir de la situation, d’identifier les rôles mis en jeu et attendus dans cette situation, de comprendre la relation d’aide engagée, de donner du sens à l’accompagnement qui est ou sera mis en place.
Donc s’engager dans une relation bientraitante commence par se donner les moyens de pouvoir analyser et expliciter la situation de l’autre, puis se donner les moyens de pouvoir satisfaire, répondre, résoudre afin de garantir le bien-être de l’autre.
Aider : explicitation d’un besoin, d’une demande, d’un problème qui induit un engagement responsable et professionnel en pensées et en actes, à satisfaire, répondre, résoudre.
Accompagner : ce qui se met en place avec l’autre, sa famille et/ou l’équipe pour satisfaire, répondre, résoudre.
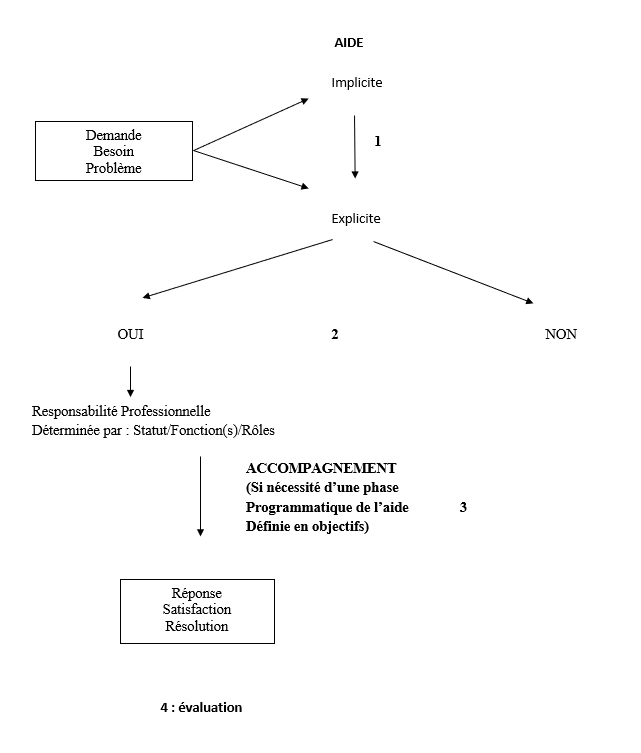
Soit le guide pratique suivant :
1. Explicitation du problème, de la demande, du besoin
2. Choix de s’engager ou pas en fonction de la responsabilité professionnelle définie par : le statut, la/(les) fonction(s) et les rôles dans cette situation donnée. Savoir dire ‘’non’’ est fondamental car dans certaines situations, le professionnel ne peut s’engager à répondre, satisfaire, résoudre. Par exemple si une demande impose au professionnel de ‘’percer’’ les limites de son cadre d’exercice professionnel (les exemples sont nombreux : demande à une aide-soignante de donner un somnifère pour la nuit si elle n’en a pas le droit).
3. Mise en place d’objectifs qui structurent l’accompagnement si le professionnel peut s’engager en fonction de ses responsabilités dans cet accompagnement
4. Évaluation de la résolution, de la réponse, de la satisfaction
Il est important de préciser que ‘’guide pratique’’ s’entend au sens d’un cheminement réfléchi objectivable. Le professionnel ne devrait pas se perdre dans la position du ‘’sachant tout’’ mais devrait se reconnaitre également en celle du ‘’non sachant’’. Il ne s’agit pas de formater une pratique mais de guider une pratique.
La bientraitance en situation d’aide et d’accompagnement, l’explicitation : une lecture axée…
La relation avec la personne aidée nécessite de s'inscrire dans une analyse définie du besoin, de la demande et du problème comme précédemment écrit. Pour cela le professionnel dispose d'un guide pratique qui peut le conduire à se diriger dans la complexe relation à l'autre.
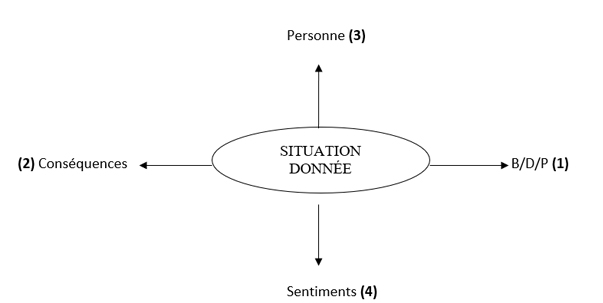
En effet, la situation de l’autre peut s’analyser selon quatre pôles définis comme suit :
- le besoin, la demande, le problème de la personne lié(e) à cette situation : B/D/P
- les conséquences induites par ceux-ci
- la personne elle-même, comment elle se définit
- les sentiments et émotions qu'elle éprouve dans cette situation
Se dessinent ainsi deux axes présentés dans le schéma (3) suivant :
Interroger le pôle ‘’besoin/demande/problème’’ (1) permet au professionnel de saisir au mieux les éléments nécessaires pour comprendre la situation et savoir s’il lui est possible de se positionner en aidant. Toute interrogation simple, dirigée en question ouvertes ou semi-ouvertes (avec un ton adapté) permet dans bien des situations, de s’informer sur le noyau de la situation.
Interroger le pôle ‘’sentiment’’ (4) offre le moyen de s’informer sur le vécu de cette situation. En effet, le sentiment, l’émotion de la personne sont souvent perceptibles, ils peuvent être énoncés et/ou visibles (par exemple la colère ou la tristesse peuvent se lire sur le visage et être exprimées physiquement et verbalement). Lire ce sentiment et l'interroger peut conduire le professionnel à préciser quel est le problème ou besoin qui nourrissent ce sentiment, cette émotion. Ou, amener la personne à parler d'elle.
Exemple : un matin, une dame atteinte d’un cancer généralisé, parait triste. Un soignant entre dans la chambre. La situation lui offre, au moins, deux alternatives possibles, pour saisir comment il peut venir en aide ou pas à cette patiente :
- Sur un ton approprié : « Puis-je vous demander ce qui se passe ? » (1)
- Sur un ton approprié : « Je vous trouve bien triste... » (4)
Dans la première proposition (1), il interroge le problème, le besoin de la personne. Dans la seconde (2), il revient sur le sentiment qui se dégage de cette situation.
La patiente peut répondre ou non, cela lui appartient ; rien n’impose la réponse. La patiente lui répond alors :
- « J’attends un appel de mon fils, il devait le faire hier soir...J’ai peur de partir sans l’avoir eu au téléphone et avoir entendu sa voix et pourtant, ... je souhaite partir... »
Bien des professionnels penseraient que cette personne est triste car elle est en fin de vie et que l’idée de devoir partir de ce monde la rend triste. Cette déduction est possible mais non certaine. En fait, dans la situation relatée, cette personne nous apprend pourquoi elle est triste et seule une question appropriée renseigne sur cette situation. Ainsi, le professionnel connait la raison de cette tristesse, ce qui le renseigne sur l’aide à apporter et donne du sens à l’accompagnement qui pourrait se mettre en place.
De même, interroger le pôle ‘’conséquences’’ (2), permet d'atteindre alors le pôle du B/D/P (ils sont sur le même axe). En effet, elles renseignent sur le problème, le besoin la demande. Ainsi il est possible de lire la situation comme suit : ‘’Il ne m’a pas téléphoné, je suis dans l’attente de cet appel’’.
Enfin, le pôle ‘’personne’’ (3) informe particulièrement et il est aisé de comprendre que dans cette situation, il peut se lire ainsi : ‘’cet appel est si important pour moi’’. Ce pôle renseigne sur la manière dont la personne se définit, se perçoit. L’interroger livre des informations souvent nécessaires pour mieux saisir la situation et donc se donner les moyens de mieux l’appréhender afin d’y répondre au plus juste et de la manière la mieux adaptée.
La situation s’explicite :
- Le fils n’a pas téléphoné : (1) → B/D/P
- Donc, elle est dans l’attente : (2) → conséquences
- Or, cet appel est important pour elle : (3) → personne
- Cela la rend triste : (4) → sentiment
Il devient évident que : si son fils avait téléphoné, elle ne serait pas dans l’attente, cet appel étant si important pour elle, elle ne serait pas aussi envahie d’émotion de tristesse à ce moment, pour ce motif.
Le professionnel souhaitant aider cette personne peut s’engager selon deux alternatives :
- Travailler sur l’axe B/D/P - conséquences
- Travailler sur l’axe personne - sentiment
Dans le premier cas, s’il peut permettre à cette dame d’avoir son fils au téléphone, la situation est en partie résolue. Lui proposer qu’elle lui téléphone en lui mettant à disposition un appareil, lui offrir la possibilité d’écrire ce qu’elle souhaiterait lui dire afin de remettre cet écrit par la suite à son fils.
Cependant, il serait délicat que le professionnel se substitue à cette dame et prenne l’initiative d’appeler de son propre chef le fils. En effet, dans ce cas, il se met en danger et peut dépasser les limites de ses responsabilités professionnelles.
Dans le second cas, il peut se centrer sur le vécu de la personne et lui permettre de verbaliser sur : l’importance de cet appel, ce qu’elle en attend. La situation n’est pas résolue mais cela peut permettre à cette personne de mieux la supporter.
Enfin, il peut travailler, si le temps le permet, sur les deux axes.
Parfois les conséquences sont lues et interprétées comme le problème. Dès lors, il devient évident que si l'aide mise en place prend son point de départ sur les conséquences liées au problème, celle-ci perdra en efficacité. En effet, l’origine n’étant pas traitée, les solutions ne seront pas adaptées. De fait, cette situation peut fragiliser la relation entre le professionnel et l'aidé.
Voici un autre exemple issu de la vie courante permettant de mettre en relief ce qui vient d’être énoncé : une collègue de travail dit ceci : « Mes vacances ne furent pas reposantes, il n’y avait aucun moment de tranquillité. J’en avais besoin, je suis déçue ».
Analyse de la situation :
- Il n’y avait aucun moment de tranquillité → problème
- Donc, les vacances ne furent pas reposantes → conséquences
- Or, j’en avais besoin → personne
- Donc, je suis déçue → sentiment
S’il y avait eu un moment de tranquillité, les vacances auraient été reposantes. Or comme elle en avait besoin, elle ne serait pas déçue. La question donc à poser à cette collègue pour l’aider est : pourquoi il n’y avait aucun moment de tranquillité ? Elle évoquera telle ou telle raison et en fonction de celles-ci, il est possible d’élaborer des réponses ou pas, des pistes d’aide concrètes.
Ce guide pratique, en partie analytique, offre cette exigence en bientraitance qui est de ou ne pas : satisfaire, répondre et résoudre de manière adaptée. Elle n'est qu'un moyen supplémentaire bien évidement. L'explicitation ne se réduit pas à cela.
La relation d'aide et d'accompagnement impose l'écoute active, invite et suggère l'empathie, le toucher, le regard. Cependant, tant d'ouvrages ont été écrits sur ces sujets qu'ils ne seront pas développés. Néanmoins, quelques éléments de réflexion autour de l’empathie :
Lorsqu’il est demandé de définir l’empathie, la réponse la plus souvent formulée est la suivante : « c’est se mettre à la place de l’autre... ». Lorsqu’il est demandé si cela est possible, la réponse unanime est : « non ». De plus, dans bien des situations ‘’se mettre’’ à la place de l’autre semble impossible, voire inquiétant.
Par exemple, au chevet d’une personne malade en souffrance, en soins palliatifs, il parait improbable de penser pouvoir se mettre à sa place. Il peut même être rassurant d’être à sa propre place et non à celle de l’autre condamné.
Si ‘’la place’’ de l’autre devient le point de départ et non le but à atteindre, il est possible de penser autrement la notion d’empathie. Il ne s’agit plus de se mettre à sa place mais être soi de sa place. De fait, au chevet de la personne en fin de vie, le visiteur peut s’imaginer, lui, de la place de l’autre : ce qui l’inquiéterait, ce dont il aurait envie... Il éprouve alors ce que l’autre peut vivre de cette place : il ressent, il éprouve, il tente, ...il se vit de cette place. Ainsi, il s’autorise à s’interroger de la place de l’autre et peut-être se donne-t-il le moyen de se rapprocher de l’autre, vers cette expérience sensiblement commune.
De plus, accepter ce que l’autre renvoie en soi comme émotion est une clé de l’empathie. L’être humain, depuis sa naissance, raisonne en fonction du vécu émotionnel de l’autre. En prendre conscience, l’accepter, le vivre, invite à s’intéresser à l’autre. L’autre raisonne en soi et de même, soi raisonne en l’autre. De fait, un lien de rapprochement se crée.
Cette démarche de décentration pour se donner les moyens de se rapprocher de l’autre en éprouvant sa place et l’acceptation de cette résonnance émotionnelle, peut aider le professionnel dans sa prise en charge de l’autre en bientraitance. En ce sens qu’elle permet d’établir le lien qui aide le professionnel à mieux définir la situation de l’autre et se saisir du problème, du besoin, de la demande de l’autre.
L’environnement professionnel étant le lieu de tant d’interactions interindividuelles, induit des situations de conflits. Penser sa pratique en bientraitance n’exclut en rien la gestion de telles situations. Un conflit s’entend comme un désaccord entre deux personnes ou un ensemble de personnes.
Il existe cinq attitudes pour anticiper et/ou gérer un conflit que le professionnel peut choisir : d’éviter, de s’accommoder, d’être en rivalité, ou, trouver un compromis afin de collaborer. En effet, dans bien des situations, soit le professionnel doit se centrer sur l’action à mener, soit privilégier l’harmonie des relations, soit enfin les deux.
C’est le professionnel qui reste garant de la relation d’aide et d’accompagnement. Donc, c’est à lui lorsqu’il y a conflit (désaccord sur la prise en charge ou de décisions) d’adopter des attitudes adaptées en fonction des situations rencontrées. Les prises de décision(s) doivent se légitimiser afin de garantir le Bien-Être du patient. Le professionnel doit pouvoir, de ce fait, gérer des frustrations lui appartenant.
Attention : cette référence récurrente au terme ‘’professionnel’’ peut rassurer, elle pose, elle est implicitement associée à une compétence indiscutable. Cependant, derrière la blouse ainsi endossée, les faiblesses sont là …celles à partir desquelles on commence à travailler.
Il faut comprendre le terme ‘’frustration’’ au sens que le professionnel ne peut dire ou faire ce qui lui aurait spontanément dit ou fait dans cette situation. Le ressenti du professionnel existe certes mais il est supposé pouvoir le contenir. Dans la situation de l’autre, la ‘’frustration’’ renvoie à une réponse émotionnelle : expression d’un mécontentement par exemple.
De même, le terme ‘’satisfaction’’ renvoie au fait que la parole et/ou l’acte de la part du professionnel est indiqué dans cette situation. Dans la situation de l’autre, la ‘’satisfaction’’ traduit une réponse émotionnelle du type contentement par exemple.
Exemple : une aide à domicile est missionnée par son responsable de secteur pour accompagner une bénéficiaire lors d’une sortie, car le temps est au beau fixe et cette dernière s’isole peu à peu. Lorsque l’aide à domicile arrive, la bénéficiaire ne souhaite pas sortir et manifeste son désaccord. De fait, l’aide à domicile se trouve dans une situation de conflit et l’issue semble complexe. Les deux personnes sont frustrées : l’aide à domicile se retrouve face au refus de la bénéficiaire et ne peux répondre à sa mission, de son côté, la bénéficiaire est mécontente du fait qu’on lui demande de sortir.
Voici les choix possibles :
1. ‘’Lâcher’’ la situation : s’affairer aux tâches ménagères par exemple → la professionnelle ne fait pas ce pourquoi elle est missionnée, cependant, la bénéficiaire est satisfaite car elle ne sort pas (évitement)
2. Respecter la décision du responsable de secteur, la plus complexe à gérer : la faire sortir → la professionnelle est satisfaite alors que la bénéficiaire est frustrée et le manifeste (rivalité)
3. Trouver une solution intermédiaire : la faire sortir juste dans le jardin le temps de s’aérer → satisfaction partielle des deux (compromis)
4. Respecter la volonté de la personne : ne pas la faire sortir et lui proposer une activité d’intérieur → la professionnelle est frustrée alors que la bénéficiaire est satisfaite (accommodation)
À noter que dans la situation (4), la professionnelle prend la responsabilité d’agir pour le bien-être de la bénéficiaire au détriment de l’objectif de sa mission (la faire sortir) et de l’action attendue inhérente à son métier (l’entretien du cadre de vie). Cette prise de décision courageuse parfois, confrontera peut-être, cette professionnelle à devoir argumenter avec son responsable de secteur, la raison d’un tel choix.
La bientraitance n’implique pas de satisfaire le patient en toute situation. Des situations imposent au professionnel de répondre à l’immédiateté, l’urgence au détriment de la satisfaction du patient. De telles situations créent une rivalité entre le professionnel et le patient. Cependant cela n’écorche en rien la prise en charge en bientraitance. Par exemple, la contention qui heurte et doit heurter toute personne qui l‘emploi, réalisable que si nécessaire et uniquement possible dans certaines situations, sous prescription. Sans surtout basculer dans la pensée suivante : « je te fais mal mais c’est pour ton bien ! » mais plutôt : « dans l’instant, afin de vous protéger du danger, le seul acte étant celui-ci, je l’applique ». Ce n’est pas une initiative personnelle mais l’application d’un acte prescrit répondant à une urgence pour l’autre déterminé par la situation.
De même, dans d’autres situations, l’évitement apparait comme bientraitant, cela évite (à juste titre) de maintenir un conflit non nécessaire dans cette situation.
C’est l’analyse de la situation où l’autre et son bien-être sont au centre des intérêts, qui devrait conduire le professionnel à adopter l’attitude la plus adaptée.
Situation interrogeant la bientraitance … les murs de la bientraitance
Des situations professionnelles se caractérisent par le fait qu’elles peuvent déstabiliser les professionnels qui éprouvent alors un sentiment de culpabilité dans les prises de décision. Lorsque par exemple, un patient, un résident, un usager, ... affirme une volonté de ne pas faire une action ou subir un acte pourtant indiqué pour lui ou même prescrits (s’alimenter, une toilette…) et que le soignant se pose de fait comme celui lui oblige, impose, enferme…
De même, les professionnels renvoient souvent en formation la question suivante : comment être bientraitant lorsque le patient s’oppose, s’insurge ou exprime de la peur, de la honte ? Ils présentent ainsi des situations dans lesquelles la bientraitance semble s’écraser contre un mur.
Ouvrir une porte dans ce mur renvoie à poser et analyser la situation selon le schéma (4) suivant :
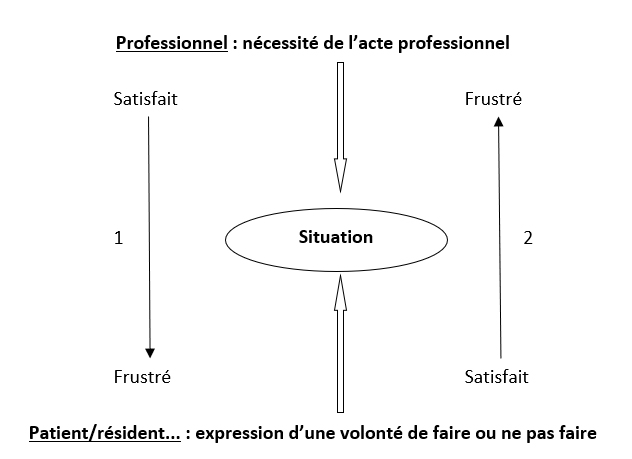
Le professionnel se retrouve à faire un choix :
1 : Privilégier l’acte : rivalité
2 : Privilégier la volonté de la personne de faire ou ne pas faire par exemple : accommodation ou évitement.
La décision est dirigée par la situation et doit se partager en équipe. Cette décision dépend donc de l’instant, de l’immédiateté et ne doit pas devenir solution, ce qui se décide dans l’instant peut en être autrement plus tard.
Place de la bientraitance entre agressivité et violence
Les professionnels des secteurs médico-social, sanitaire et social, de l’éducation sont confrontés à des situations d’agressivité. En effet, l’agressivité est inhérente aux comportements humains et en particulier dans les relations interindividuelles. Elle est une réponse, réaction en fonction de ce que vivent les sujets dans certaines situations : état de frustration, maladies...
Les professionnels sont confrontés régulièrement à l’agressivité et peuvent se donner les moyens d’anticiper et de gérer de telles situations.
Le sujet démentiel répond souvent par l’agressivité car il est en difficulté pour gérer ses frustrations.
Exemple : en EHPAD un résident atteint de la maladie d’Alzheimer est assis parmi d’autres résidents et écoute un chanteur en salle de vie. Tant que cette situation lui est agréable, il est calme et plus ou moins attentif. Cependant, une lassitude s’installe et il manifeste l'envie de se lever et quitter cet environnement. À cet instant, une aide-soignante le prend par le bras en disant « M. P, où allez-vous, revenez-vous assoir ». Elle prend, délicatement, ce monsieur par le bras en le guidant vers la chaise où il était installé. C’est alors que celui-ci balaye d’un revers de main l’aide-soignante et l’envoie ‘’sur les roses’’.
Ce résident manifeste ainsi sa frustration d’être ‘’contraint’’ de rester là, continuer d’écouter ce chanteur. Il est à penser que, s’il n’était pas atteint de démence, il pourrait verbaliser ses souhaits, n'inquièterait personne d’être libre de se déplacer, comprendrait les arguments du professionnel.
Cependant, cette personne présente certainement des difficultés à contenir sa frustration de devoir rester dans cet environnement et cela se manifeste par un comportement agressif. De la place du professionnel, cette réaction peut même être perçue et ressentie comme violente.
Cependant, la violence telle qu’elle sera définie ci-après n’a pas sa place au quotidien dans les soins, l’aide et l’accompagnement, l’éducation. Elle se gère par des professionnels formés tels que les services d’ordre, de sécurité.
Comment différencier l’Agressivité de la Violence
Les situations d’agressivité font partie du quotidien dans la relation de soin et plus largement, d’aide et d’accompagnement. Alors que la violence ‘’place’’ le professionnel et l’autre en dehors du cadre et des limites professionnellement et socialement admises.
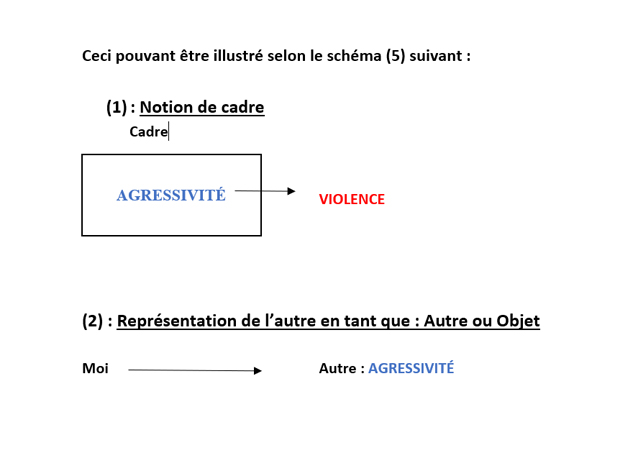
Différencier l’agressivité de la violence demande de préciser les trois points suivants :
• (1) La notion de cadre : autant l’agressivité se contient dans un cadre défini alors que la violence se caractérise par la sortie du cadre. Dans la relation d’aide et d’accompagnement ou dans la prise en charge soignante, le contrat établi avec la personne concernée (patient, résident, usager…) pose un cadre dans lequel les relations interpersonnelles et les actions conduites sont contenues dans des limites définies comme par exemple (non exhaustif):
o Le respect du règlement intérieur
o Le respect mutuel : soignant (ou tout professionnel engagé dans une relation d’aide et d’accompagnement) → soigné (ou résident, bénéficiaire…) et soigné → soignant, éducateur-éduqué, etc...
• (2) La représentation que se fait le sujet de l’autre
o Dans l’agressivité, il y a conscience de l’existence de l’autre, ‘’ad-gressere’’ signifiant : aller vers.
o La violence trouve son origine dans ‘’violare’’ qui a pour sens de : agir de force sur quelqu’un ou quelque chose et plus largement ‘’violentus’’ signifiant un abus de force. Donc, dans la violence, il y a une rupture de la relation, le sujet considère l’autre comme un ‘’autre objet’’ (au sens de : l’autre pris pour objet) parfois à détruire.
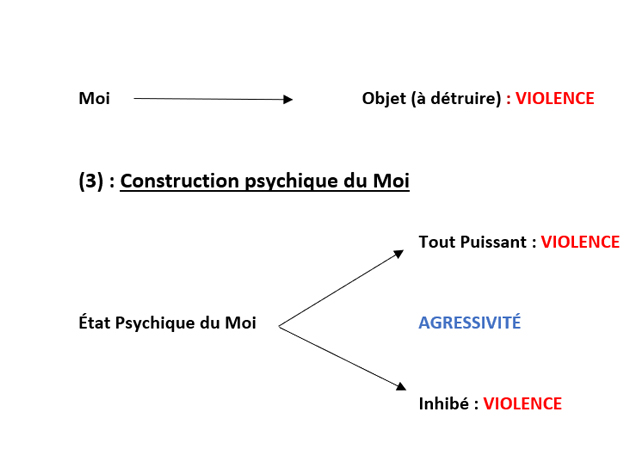
• (3) Selon la construction psychique du Moi
o Un sujet qui trouve un équilibre entre ses frustrations et ses pulsions, qui accepte le cadre lorsque celui-ci est légitime, peut adopter des comportements agressifs dans certaines situations
o Un sujet structuré dans la ‘’toute puissance’’ se permettra la sortie du cadre et considèrera les autres comme objets dans certaines situations, le conduisant à devenir violent, raisonnant ainsi : « si je veux, je fais, que l’autre soit d’accord ou non ».
o Un sujet emprisonné dans ses inhibitions construit dans l’impuissance, étant en lutte permanente avec lui-même, pourrait dans certaines situations, sortir du cadre et considérer l’autre comme un objet adoptant ainsi un comportement violent. La motivation de l’acte violent est moins d’obtenir quelque chose que d’exprimer son dépit, son impuissance, voire sa rage.
Il devient évident qu’en situation de violence, il devient impossible de penser en bientraitance la prise en charge du sujet. La violence commence déjà lorsque l’autre est nié comme être de paroles. Elle peut nécessiter une réponse relevant du légal, du pénal (si la définition de la violence est considérée comme telle). L’agressivité étant un comportement naturel, archaïque, est souvent, pour le sujet une réponse/solution à une situation donnée dont il a conscience ou non.
Il est à noter que pour les sujets qui souffrent de pathologie altérant leur conscience et leur perception de la réalité, leurs comportements, propos ne peuvent être qualifiés de violents.
En effet, une personne atteinte de démence perd petit à petit la notion de cadre, son rapport aux autres est altéré et sa construction psychique défaille en ce sens que la gestion de ses frustrations devient complexe en fonction des situations rencontrées. Il serait plus adapté alors, d’employer le terme d’agressivité le concernant, que celui de violence. De même, lorsqu’il s’agit d’un enfant en bas âge, ses comportements sont plus souvent ‘’agressivité’’ que ‘’violence’’. Selon l’âge, la maturité cérébrale, sa capacité à intégrer la notion de cadre, de limites, est progressive, celle d’établir des relations avec les autres est un apprentissage quotidien, et enfin, il est en pleine construction psychique. Ainsi, le terme de violence n’a pas sa place.
Prendre soin de soi peut emprunter certains chemins développés en amont. En effet, souhaiter son bien-être et œuvrer dans ce sens s’avère même être nécessaire afin de bien-traiter autrui.
Prendre soin de soi conduit à bien se traiter afin de se maintenir en santé et garantir sa santé. Soit, tenter l’équilibre entre les facteurs physiologiques, psychologiques et spirituels, sociaux et culturels, environnementaux et matériels.
Pistes de travail pour soi
Il est courant d’utiliser le terme de psychosomatique : projection du psychisme sur le corps. Cependant, il est moins évident, mais tout aussi important, de mentionner l’importance de la projection du corps sur le psychisme : somatopsychique.
Ces projections sont liées et interdépendantes, comme l’illustre le schéma (6) suivant :
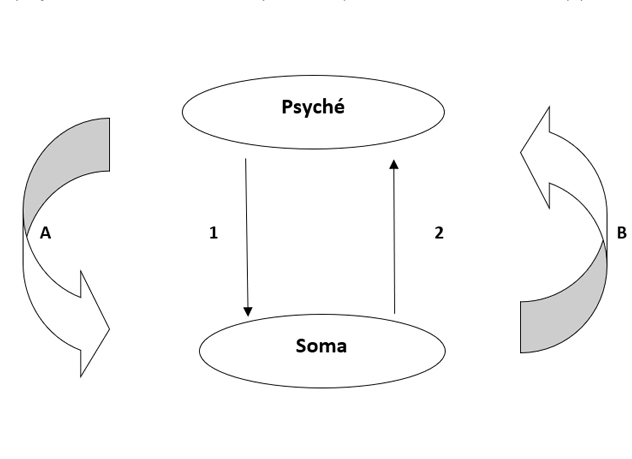
1 : Projection du psyché sur le corps : psychosomatique
2 : Projection du corps sur le psyché : somatopsychique
De fait, une spirale s’installe : le psyché est en souffrance donc le corps souffre (A) et comme le corps souffre, le psyché est en souffrance (B) sans présager du primat car il est souvent difficile de déterminer l’origine du point de départ. Le sujet se trouve enfermé dans cette spirale infernale, anxiogène, qui peut conduire à un épuisement professionnel.
De plus, lorsqu’un professionnel lors de sa pratique, est confronté à des situations qui lui imposent d’agir a contrario de ce qu’il pense de l’action, cela le place dans un inconfort psychique.
Par exemple, en santé mentale, lors de l’admission d’une personne en décompensation psychique, il peut être indiqué de procéder à une contention pour la mettre en sécurité, la protéger d’elle-même et les autres et lui administrer un sédatif. La pensée de mettre en contention cette personne est douloureusement supportable cependant il est nécessaire d’agir et de procéder à cet acte. De fait, le professionnel est en fracture entre sa pensée et cette action. Si ces situations sont récurrentes, un malaise intérieur s’installe insidieusement et peut de fait, conduire à l’épuisement professionnel.
S’offrent à lui alors deux possibilités afin de réduire cette tension :
- Se dire que cet acte est nécessaire et que pour le bien-être de la personne il doit être effectué : légitimiser cet acte
- Ne pas faire cet acte car non nécessaire : accorder la pensée de ne pas aller contre la volonté de la personne et donc : de ne pas agir
Ce choix fut déjà évoqué en amont, cependant, ce qui intéresse dans l’instant, c’est le vécu du professionnel et les sentiments éprouvés dans une telle situation : culpabilité, frustration, satisfaction, sentiment du devoir fait....
Le professionnel est écartelé entre deux pensées : je dois faire cet acte et cet acte ne correspond pas à mes convictions : priver une personne de liberté dans l’exemple cité.
Ces situations complexes peuvent ‘’épuiser’’ la motivation du professionnel. Le sentiment de bien faire, de réussite, motive le professionnel et accentue son intérêt, sa persévérance.
Lorsqu’il est trop fréquemment confronté à des situations complexes, dans lesquelles ses convictions, ses représentations sont ébranlées, il se démotive, s’épuise : il est en danger.
Si ce conflit interne s’inscrit dans le temps, il peut conduire le professionnel vers un épuisement professionnel. Il est commun et d’actualité d’employer les termes de burn-In et Burn-out. Le premier étant la phase d’installation du second.
Ceci peut se résumer selon le schéma suivant (7) :
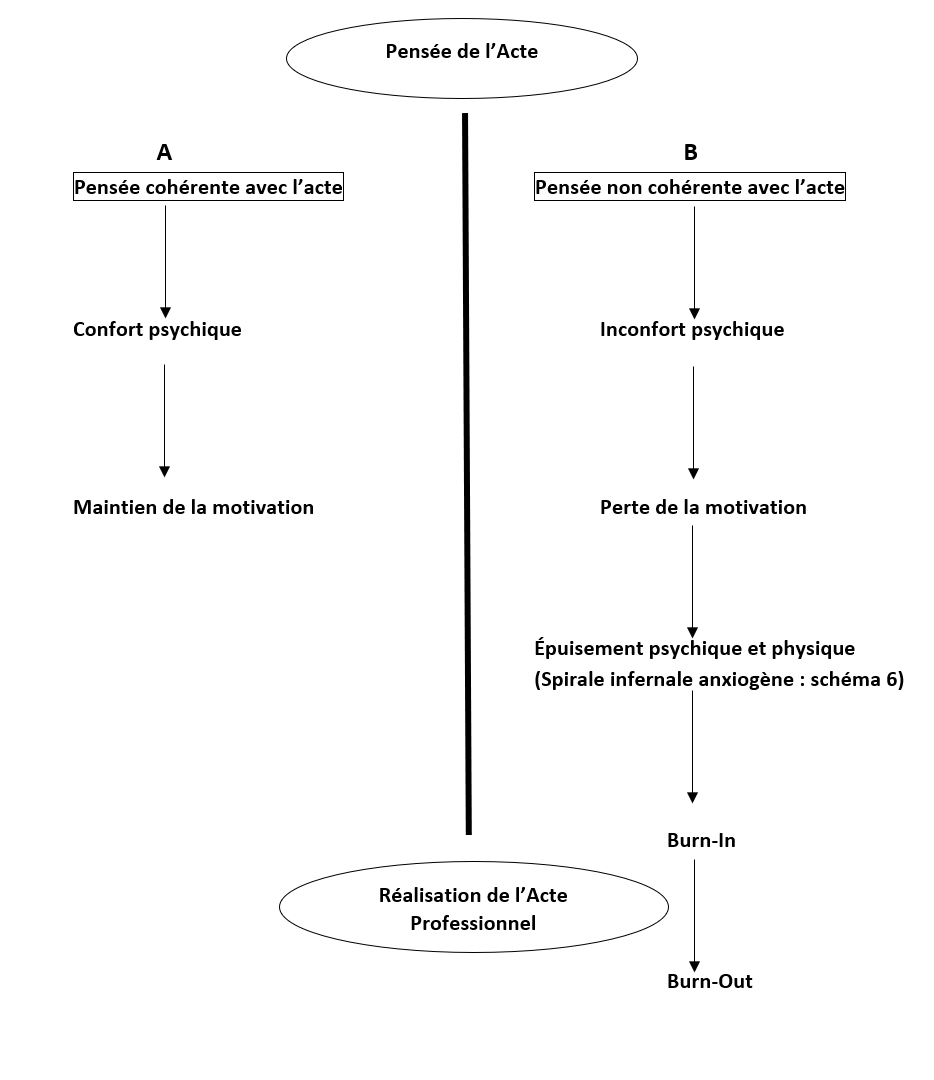
Lorsqu’un qu’un professionnel bascule sur l’axe B durablement ou de manière récurrente, l’issue est désastreuse pour lui et par voie de conséquences, pour les personnes aidées et accompagnées, son équipe et plus largement pour sa famille, son entourage social.
Une des solutions évidentes est de se récupérer sur l’axe A. Retrouver une cohérence entre sa pensée de cet acte et sa légitimité ou adapter l’acte à sa pensée, ainsi la tension se réduit.
Penser sa pratique en bientraitance offre cette possibilité de récupération car c’est la situation et le bien-être de l’autre qui guident le professionnel dans ses actes tel qu’il a été argumenté dans cet écrit. Ainsi cela peut le libérer d’une culpabilité corrosive et le protéger durablement.
Bienveillance et bientraitance comme thérapie du Soi
Travailler en bientraitance est indiqué pour l’autre mais également pour soi. Prendre en charge en bientraitance l’autre conduit à prendre soin de soi en ce sens qu’œuvrer pour le bien-être de l’autre est l’essence même de toutes les professions citées dans cet écrit.
De plus, il a été constaté, lors de multiples expériences et observations que veiller au bien-être d’autrui procure du bien-être pour soi. Donc penser sa pratique en bientraitance et cultiver la bienveillance peuvent conduire la personne professionnelle à récolter du bien-être en soi.
Cependant, il est important de ne pas basculer dans la complaisance. Car, le terme ‘’complaisance’’ signifie une ‘’action de s’accommoder au goût, au sentiment de quelqu’un pour lui plaire’’. Or l’intention sous-jacente à la bienveillance est désintéressée. Alors que la complaisance suppose que le sujet soit tourné vers le résultat, qui est de plaire à l’autre.
Finalement, la bienveillance émane d’une part ancrée et stable du ‘’soi’’, et la complaisance peut jaillir d’une part blessée, qui cherche à l’extérieur de quoi se rassurer, se réparer et donc finalement l’élan peut se détourner de l’autre et se centrer sur soi.
Enfin, prendre soin de soi, s’offrir des moments à et pour soi, veiller à son sommeil (qualité et quantité), se ressourcer : veiller à cet équilibre nécessaire afin d’être en santé contribue au bien-être de soi.
Donc, être bienveillant avec soi et les autres et penser sa pratique professionnelle (ou son rapport aux autres) en bientraitance pour l’autre, deviennent une clé possible de protection, de soin et d’acceptation de soi, visant une harmonie de vie professionnelle et personnelle.
Il est évident que si, un professionnel cumule les heures de travail, manque de matériels, se fait agresser et violenter, qu’il est mal reconnu dans sa pratique..., est en souffrance psychologique et physique. Il devient difficile pour lui d’être disponible et à l’écoute par exemple et cela altère sa prise en charge en bientraitance. Cet exemple est d’autant plus vrai pour certains ASH qui font un travail dense et nécessaire mais malheureusement pas remarquable (au sens figuré et littéral du terme) pour tous !
L’environnement professionnel est malheureusement parfois le premier frein à toute prise en charge en bientraitance. Cela ne signifie pas que la bientraitance ne reste pas au cœur des pratiques mais la penser et la mettre en application devient complexe et même, dans certaines situations, épuisant.
La bientraitance ne se résume pas à ‘’faire plaisir’’, elle doit en situation professionnelle avant tout satisfaire, résoudre et répondre.
La bientraitance est une réflexion de soi dans la relation à l’autre.
La bientraitance invite à l’humilité car elle redéfinit selon les situations les rôles engagés et attendus dans la relation à l’autre.
La bientraitance ne doit pas devenir une quête, ni un dogme, dont le but est toujours à atteindre avec succès. Elle nécessite souvent un travail de tâtonnement fait d’échecs, de doutes voire, dans certaines situations, de désillusions. Chacun devrait pouvoir se reconnaitre, se découvrir, apprendre de la relation d’aide et d’accompagnement en fonction de l’autre et de la situation vécue.
La bientraitance n’est pas une relation, elle nait d’une relation d’aide et d’accompagnement.
La prise en charge de l’AUTRE doit se déterminer en partant de la situation et de l’autre ‘’vivant’’ dans cette situation. Celle-ci peut conduire le professionnel à se chercher, se trouver en l’autre.
La bientraitance ne peut se présenter comme une guerre de croisade contre toute maltraitance, ce n'est pas une volonté de tous les instants. Elle ne doit pas se poser comme existant mais se trouver comme réflexion de l'instant.
La bientraitance est une nécessité : elle ne peut pas ne pas être, mais elle n'est existante que par le sujet qui lui donne réalité dans la relation à l'autre. Le sujet doit pouvoir s'autoriser d'accepter qu'il ne puisse être, en permanence, bientraitant car il est lui-même sujet vivant, mouvant et ne peut s'inscrire dans la permanence. La bientraitance n'est pas un état, elle est une pensée directive du sujet dans la relation à l'autre.
La bientraitance s'alimente de prise de conscience : je fais et je pourrais faire, je pense et je pourrais penser. Elle impose la prise de conscience de soi dans la relation, de l'autre, de l'environnement.
La bientraitance mobilise des valeurs, elle peut à ce titre se révéler évaluatrice en ce sens qu'elle ''e-valare'', fait émerger les valeurs (respect, dignité...). La bientraitance est parfois prise de risque car l'autre reste inconnu.
La bientraitance impose l'implication du professionnel et que devient l'implication si celui-ci est en perte de motivation ? Donc l'environnement professionnel devrait garantir au sujet une sécurité, une liberté d'actions, une équipe participative, une écoute attentive de tous les acteurs afin qu’ils puissent devenir auteur d’une pensée bientraitante. La bientraitance n'est pas la question d'un seul, c'est une question collective, d'équipe, de familles.
C'est l'autre qui fixe les limites de la bientraitance.
Ne rien faire est dans certaines situations bientraitant, l'action, le faire n'est pas toujours bientraitant. C'est l'autre par ce qu'il ressent, exprime, attend, demande, impose, craint, fuit et la situation qui font appel à la bientraitance…, à qui sait l'entendre.
La bientraitance se cherche, se suggère, se provoque, se trouve, s'invente, se réinvente, s'oublie en fonction de soi, de l'autre et de la situation.
La bientraitance ne doit pas se mériter.
On peut se satisfaire d'avoir été bientraitant.
Ce n'est pas dans l'abstraction de soi que l'on est bientraitant mais dans l'implication de soi.
La bientraitance peut s'apparenter à un chemin dont on ne connait pas l'arrivée mais que l'on emprunte avec espoir. C'est une aventure vers le bien-être de l'autre et de soi, une marche où l'on se perd, se trouve, se rencontre, se quitte.
Toute tentative bientraitante s'entend comme réussite ne serait-ce que de l'essai. …
Comment conclure lorsque l’on aborde la notion de bientraitance ? Cela parait impossible car la Bientraitance se définit en somme comme une ouverture vers l’autre, sur soi, elle éclaire la profession, redéfinit l’environnement professionnel. Elle interroge à chaque instant la question du sens des actions et lève celle de l’éthique dans la relation à cet autre si digne d’intérêts : le sujet s’avère vaste et mérite de poursuivre cet écrit...
Simon LACHIQUE : ‘’Penser en Bientraitance dans la relation d’aide et d’accompagnement’’ Tous droits réservés 2020